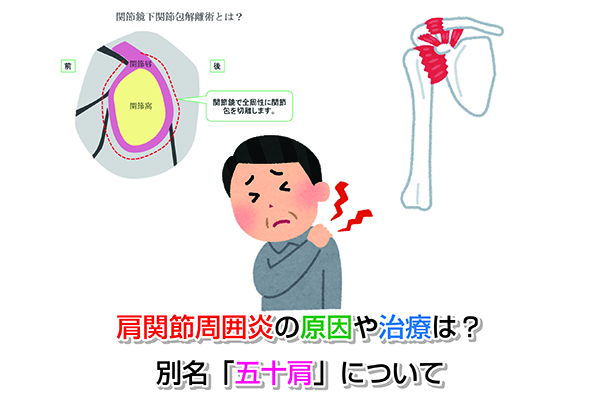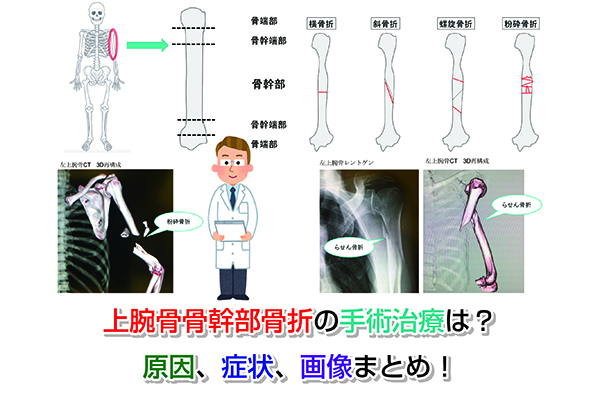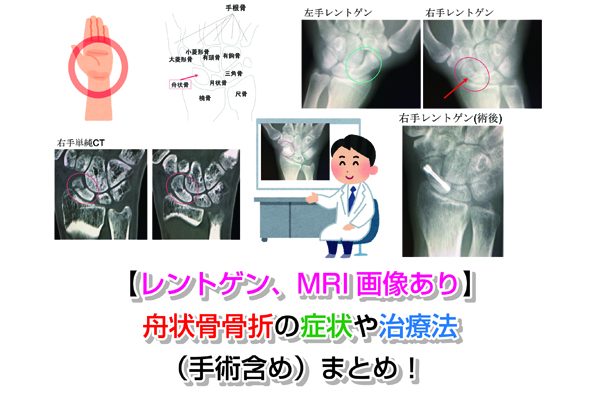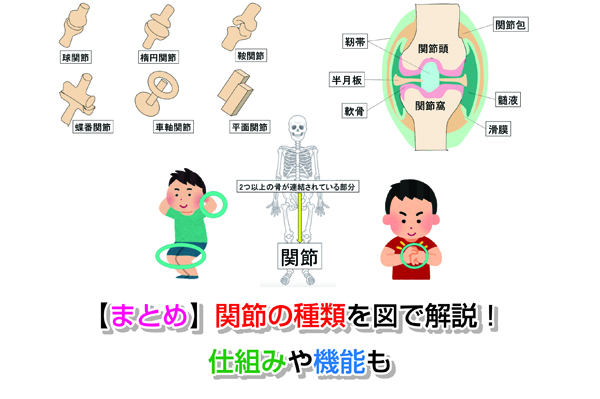
膝関節に痛みが出ると、自由に歩行することさえままならなくなります。
特に高齢者になると、
「足が言うことを聞いてくれない」
「膝が悪くて」
などというのをよく耳にしますが、そんな膝に問題が生じる疾患に、変形性膝関節症というものがあります。
今回は、そんな膝に問題が起こる変形性膝関節症(英語表記で「gonarthrosis」)について
- 症状
- 原因
- レントゲン、MRI画像診断
- 治療
など、ご説明したいと思います。
また、できることなら自分でなんとかしたいという方に向け、リハビリについてもお話しします。
変形性膝関節症とは?
膝の軟骨の磨耗・半月板の変形・断裂・骨の変性・変形が生じる疾患を、変形性膝関節症といいます。

症状
- 関節痛
- 関節可動域制限
- 関節変形
初期には、歩き始めや階段昇降時などに膝の内側などに感じる痛みがあらわれますが、進行すると常時疼痛を感じるようになります。
また、骨の変形が進むと、関節可動域が制限され正座ができなくなったり、膝関節屈曲・O脚などが見て分かるようになります。
変形性膝関節症の原因は?
- 一次性膝関節症
- 二次性膝関節症
とに分けられます。

一次性膝関節症の原因
加齢による膝関節機能の低下、軟骨組織退行変性が考えられ、特別原因となるような疾患はありません。
二次性膝関節症の原因
二次性膝関節症の場合は、加齢以外が原因となり、
- 膝関節内骨折
- 靭帯損傷
- 化膿性膝関節炎
- 痛風
などが考えられます。
変形性膝関節症の診断は?
問診・視診・触診・関節液検査・X線検査・血液検査・MRI検査などによって診断されます。
問診・視診・触診
まずは、患者に痛みの状態や原因となる疾患はないかなどを聞き、実際に痛みの出る場所や状況を確認します。
その際、触診では関節裂隙(読み方は「かんせつれつげき」大腿骨と脛骨の隙間がすり減る)の圧痛や関節の腫脹を認めたり、関節液が過剰になり関節水腫(水がたまる)がないか確認します。
また、膝関節の痛みの分類と考えられる原因を探ります。

痛みが出る場所
- 内側・・・変形性膝関節症・半月損傷・特発性大腿骨顆部骨壊死・鵞足炎
- 外側・・・外側半月損傷・腸脛靭帯炎・特発性大腿骨顆部骨壊死
- 前方・・・膝蓋大腿関節障害・膝蓋靭帯炎
- 膝窩・・・膝関節後方の構成要素の異常を必ずしも意味しない
痛みが出る状況
- 安静時や夜間・・・感染性リウマチ・痛風・偽痛風・感染性膝関節炎・骨髄炎・腫瘍性疾患
- 歩き始めや立位・・・変形性膝関節症・膝蓋軟骨化症
- 長時間の歩行や立位・・・変形性膝関節症
- 階段昇降時や立ち上がる時・・・膝伸展機構の障害
血液検査
関節リウマチ・化膿性関節炎・痛風などとの鑑別のために
- 赤沈
- CRP
- リウマトイド因子
- 抗CCP抗体
- 尿酸値
などを調べます。
画像検査
膝関節のレントゲン検査で診断可能です。
- 骨棘形成
- 骨嚢胞の形成
- 関節面の骨破壊像
- 関節裂隙の狭小化
- 軟骨下骨硬化
などが確認できます。
MRI検査では、骨髄浮腫の有無や半月板の状態の評価、関節軟骨などの評価が可能です。
変形性膝関節症のMRI所見と鑑別は以下のようになります。

症例 70歳代女性 右膝の痛み
右膝関節レントゲン検査
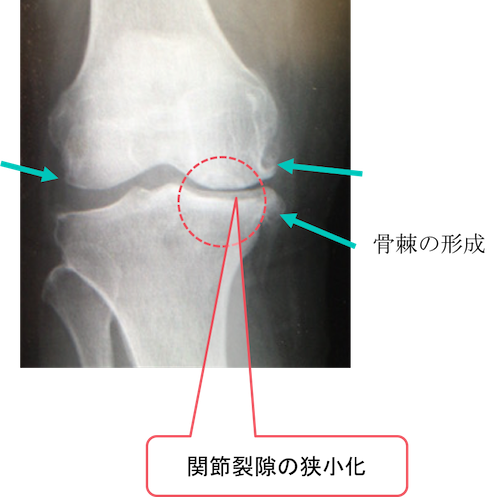
膝関節のレントゲン検査で、内側優位に骨棘の形成を認めています。
また関節裂隙の狭小化をこちらも右側優位に認めています。
変形性膝関節症を疑うレントゲン所見です。
右膝関節MRI検査
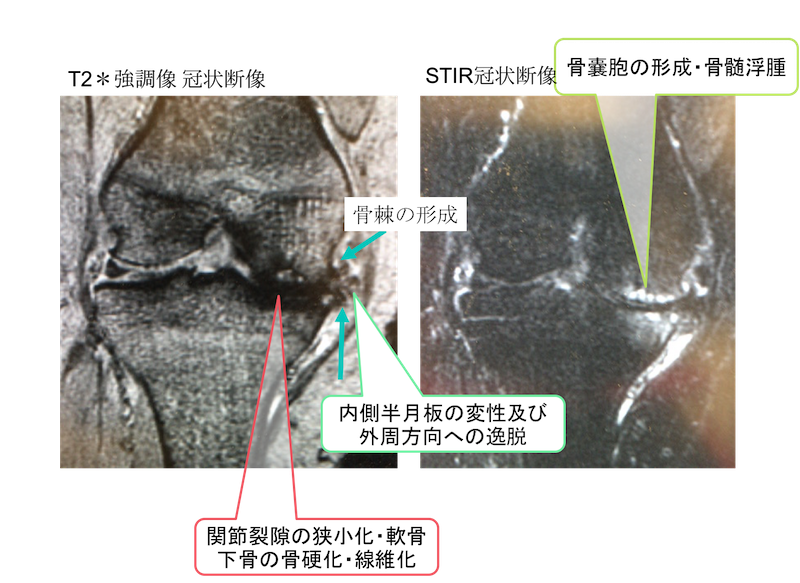
T2*強調像 冠状断像において、レントゲン同様に骨棘の形成を内側優位に認めています。
また、内側半月板の変性及び外周方向への逸脱を認めており、関節裂隙の狭小化・軟骨下骨の骨硬化・線維化を疑う低信号を認めています。
STIRでは、内側に骨嚢胞を疑う所見を認めており、大腿骨遠位及び脛骨近位に骨挫傷を疑う異常な高信号を認めています。
いずれも変形性膝関節症に伴う変化と考えられます。
症例 60歳代女性 右膝の痛み
右膝関節レントゲン検査
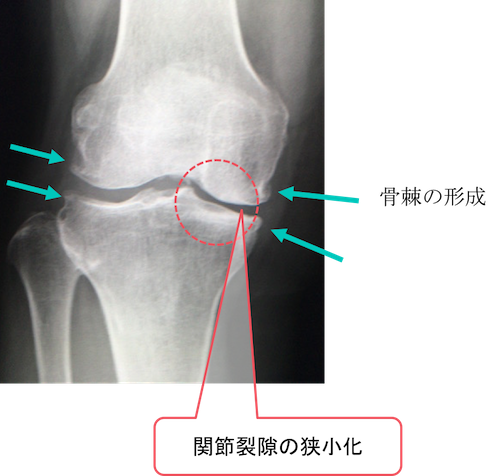
先ほどの症例と同様に、膝関節のレントゲン検査で、内側優位に骨棘の形成を認めています。
また関節裂隙の狭小化をこちらも右側優位に認めています。
変形性膝関節症を疑うレントゲン所見です。
右膝関節MRI検査
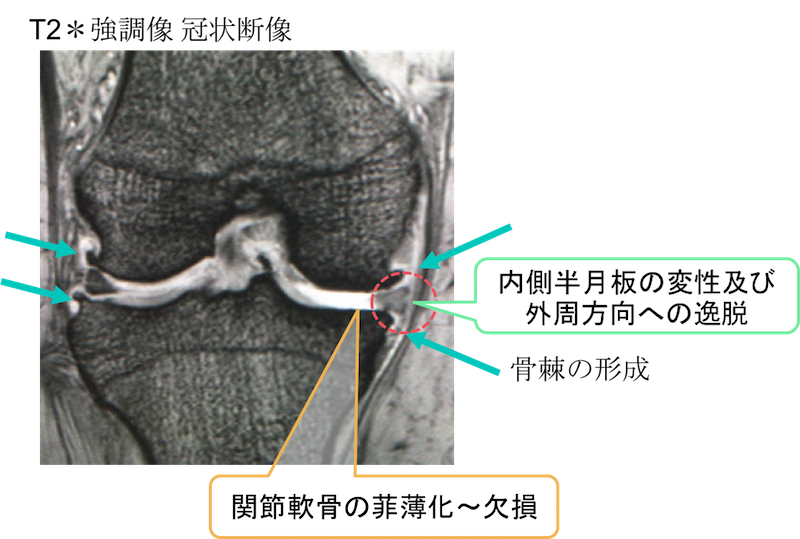
T2*強調像 冠状断像において、レントゲン同様に骨棘の形成を内側及びが外側に認めています。
また、内側半月板の変性及び外周方向への逸脱及び変性(高信号)を認めています。
さらに関節軟骨が菲薄化〜欠損している様子がわかります。
いずれも変形性膝関節症に伴う変化と考えられます。
変形性膝関節症の治療は?
保存療法と手術療法とに分けられます。

保存療法
- 安静・・・局所を使わないように安静にする
- 生活指導・・・過度な運動を制限・肥満解消など
- 物理療法・・・温熱療法や冷療法など
- 運動療法・・・筋力トレーニングや関節可動域訓練などを
- 装具療法・・・サポーターなどを装着し、動きを補助
- 薬物療法・・・疼痛に対して鎮痛薬を使用・炎症が激しい場合はステロイド注入療法
手術療法
- 骨切り術・・・高位脛骨外反骨切り術
- 人工関節置換術・・・人工膝関節に置き換え、関節を固定
という方法があり、それぞれ患者に合った治療法を選択します。
症例 70歳代女性 右変形性膝関節症
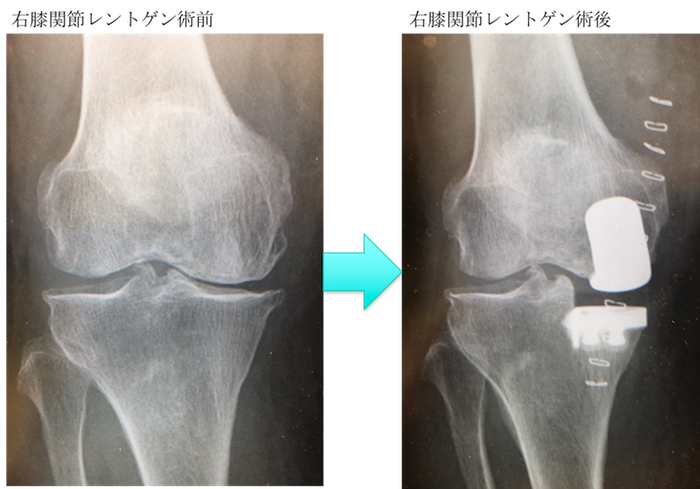
内側の膝関節のすり減った部分を人工関節に置き換える人工膝関節単顆置換術(UKA=Unicompartmental Knee Arthroplasty)が施行されました。
関連記事)変形性股関節症の手術や費用は?痛みの原因など徹底まとめ
変形性膝関節症のリハビリは?
できることなら、手術をせずに済ませたいという方が多いですよね?
もちろん、症状が進行して手術をしないと改善しない場合もありますが、中にはリハビリで改善することもあります。
それは上記でご説明した、保存療法の生活指導や運動療法にも繋がるのですが、そこをもっと詳しくご説明します。
この変形性膝関節症のリハビリでは、患部である膝に無理をかけず、太ももや膝周りの筋肉を鍛えることが重要です。
そのため、
- 椅子に座って運動
- 寝ながら運動
- お風呂の中で運動
- プールで運動
などがオススメです。
特にプールでの運動、水中歩行などが膝に無理な負担をかけずにおこなえるため、リハビリとしては大変優れています。
参考にされてください。

リハビリをおこなう際、無理をしすぎると逆に悪化してしまうことにもつながります。
負担のないよう、訓練のしすぎには気をつけましょう。
参考文献:整形外科疾患ビジュアルブック P379・380
参考文献:全部見えるスーパービジュアル整形外科疾患 P80〜83
最後に
- 膝の軟骨の磨耗・半月板の変形・断裂・骨の変性・変形が生じる疾患
- 関節痛・関節可動域制限・関節変形などをともなう
- 一次性膝関節症・二次性膝関節症に分けられる
- 一次性膝関節症は加齢が原因・二次性膝関節症は加齢以外が原因
- 問診・視診・触診・関節液検査・X線検査・血液検査・MRI検査などをおこない、診断する
- 他の疾患との鑑別が重要
- 保存療法と手術療法がある
- リハビリでは、患部である膝に無理をかけず、太ももや膝周りの筋肉を鍛えることが重要
リハビリをおこなっても中には効果が見られない場合もあります。
その場合、進行していて保存療法では改善しないということになり、手術も視野に入れ、担当医に相談しましょう。